在医疗活检领域,全自动与半自动活检针的设计差异直接影响操作效率、精准度及适用场景。两者的核心区别体现在机械结构、操作流程及临床适应性上,而选择时需综合考量组织特性、操作环境及医生经验等因素。
全自动活检针:采用双触发开关设计,通过机械动力装置(如弹簧或电机)实现内芯与外层套管的分步击发。内芯先弹出0.1秒刺入组织,待组织充填凹槽后,外层套管快速切割并保留样本。例如,TSK全自动活检针的二步击发法可避免“空检”,确保样本完整性。
半自动活检针:依赖手动推进内针杆完成切割。医生需先定位目标区域,再通过弹簧弹射或直接推入内芯切割组织。例如,日本TSK半自动活检针的“针芯与针体分离设计”允许更换不同规格针芯,无需重复穿刺。
全自动活检针:操作流程标准化,医生仅需定位后按下扳机即可完成取样,适合急诊或多部位快速活检。其集成化设计(如双档取样槽)可适应不同病变大小,但操作灵活性较低。
半自动活检针:赋予医生更强的过程控制权。例如,在复杂解剖结构(如肺门淋巴结)中,医生可实时调整进针深度与角度,并通过超声引导下的针尖显影设计避免重要结构损伤。
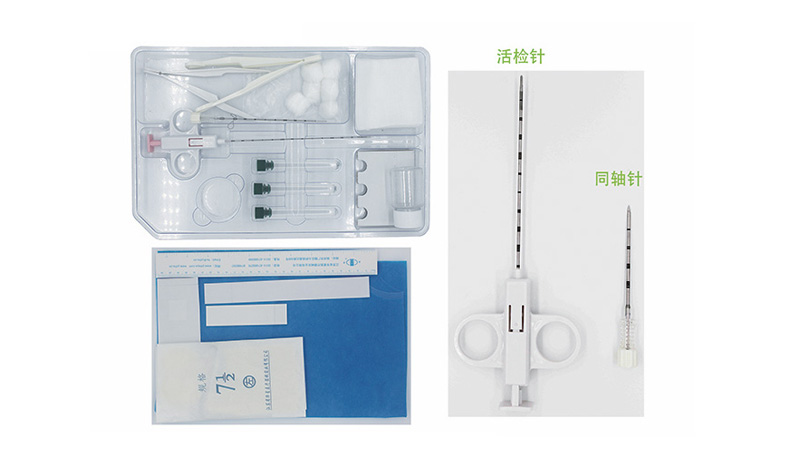
全自动活检针:通常为一次性使用,集成化设计导致成本较高,但减少了交叉感染风险。
半自动活检针:模块化设计允许针体重复使用(仅针芯一次性),降低耗材成本。例如,其“一体多芯”适配性可满足从细针细胞学检查(20G)到粗针组织活检(16G)的切换需求。
硬质或致密组织(如治疗后肝癌):优先选择全自动活检针。其强劲的弹簧力道和锋利针尖可确保切割效率,避免样本碎裂。
脆弱或深部组织(如乳腺、甲状腺):半自动活检针更优。其短针尖设计(如2-4mm)可降低血管损伤风险,且手动控制力更适应精细操作。
急诊或多部位活检:全自动活检针的标准化流程可缩短操作时间。例如,在肺癌伴纵隔淋巴结转移的病例中,全自动活检针的双档取样槽(18mm/19mm)可一次性完成多部位取样。
复杂解剖结构活检:半自动活检针的模块化设计允许单次穿刺后更换针芯,避免重复定位。例如,在肝多病灶活检中,医生可固定针体后切换不同规格针芯取样,定位准确率达98%以上。
新手医生:全自动活检针的自动化设计可降低操作难度,减少人为误差。
经验丰富医生:半自动活检针的灵活控制权更适配个性化需求。例如,在超声引导下,医生可通过旋转针体调整取样角度,提升特殊部位(如前列腺尖部)的取样成功率。
随着影像学技术(如超声、CT)和穿刺导航系统的发展,活检针正向“智能+精准”方向演进。例如,部分全自动活检针已集成压力反馈传感器,可实时调整切割力度;而半自动活检针则通过3D打印技术实现针尖形状的个性化定制,进一步适配复杂解剖结构。
全自动与半自动活检针的核心差异在于“自动化程度”与“操作灵活性”的平衡。临床选择时,需以“组织特性”为基准、“操作环境”为约束、“医生经验”为辅助,最终实现效率与安全的双重保障。

151-8989-6363
